Lesi Vesikobulosa / Oral Vesiculobullous
Mengetahui Algoritma Diagnosis Lesi Vesikobulosa
- Lesi vesikulo bulosa adalah kelompok kelainan mulut yang ditandai dengan pembentukan vesikel atau bula. Vesikel dan bula intraoral termasuk lesi yang jarang ditemukan karena akibat tekanan pengunyahan yang konstan mengakibatkan vesikel dan bula pecah menjadi ulkus dan erosi.
- Diagnosis dapat ditegakkan secara histopatologis, klinis, dan imunologis. Riwayat klinis menyeluruh harus ditanyakan dari pasien yang mencakup keberadaan vesikel dan bulosa di tempat lain di tubuh seperti kulit, alat kelamin, dan mata. Karena banyak lesi oral dapat menyebabkan lesi di daerah dermatologis.
- Vesikel didefinisikan sebagai blister superfisial, berdiameter 5 mm atau kurang, biasanya berisi cairan bening.
- Bulla didefinisikan sebagai kumpulan cairan bebas yang dibatasi lebih besar dari 5 mm.
Lesi Vesikobulosa: Etiologi Infeksi
Herpes Simplex Virus Infection
- Etiologi
Human simplex virus tipe 1 (HSV-1) dan tipe 2 (HSV-2) - Gejala Klinis
- Infeksi primer biasanya tanpa gejala, pasien yang mengalami gingivostomatitis herpes akut dapat mengalami ulserasi oral pada palatum, gingiva, mukosa bukal, mukosa labial, dan lidah. Ulserasi dimulai sebagai vesikel kecil yang pecah dan menyatu.
- Dalam beberapa jam, timbul vesikel berkelompok yang bertahan hingga 2 – 3 jam sebelum pecah bagian atapnya. Beberapa lesi bergabung menjadi satu membentuk lesi yang lebih besar. Dalam 1 – 2 minggu kemudian lesi sembuh tanpa membentuk jaringan parut, jarang yang mengalami infeksi sekunder.
- Kekambuhan intraoral pada individu sehat terdiri dari ulserasi yang terbatas pada gingiva cekat dan palatum durum. Ini biasanya dimulai sebagai ulserasi multipel, kecil, tidak nyeri yang dapat menyatu dan sembuh dalam 10 hari. Pada pasien immunocompromised, kekambuhan dapat terjadi pada mukosa non-keratin.
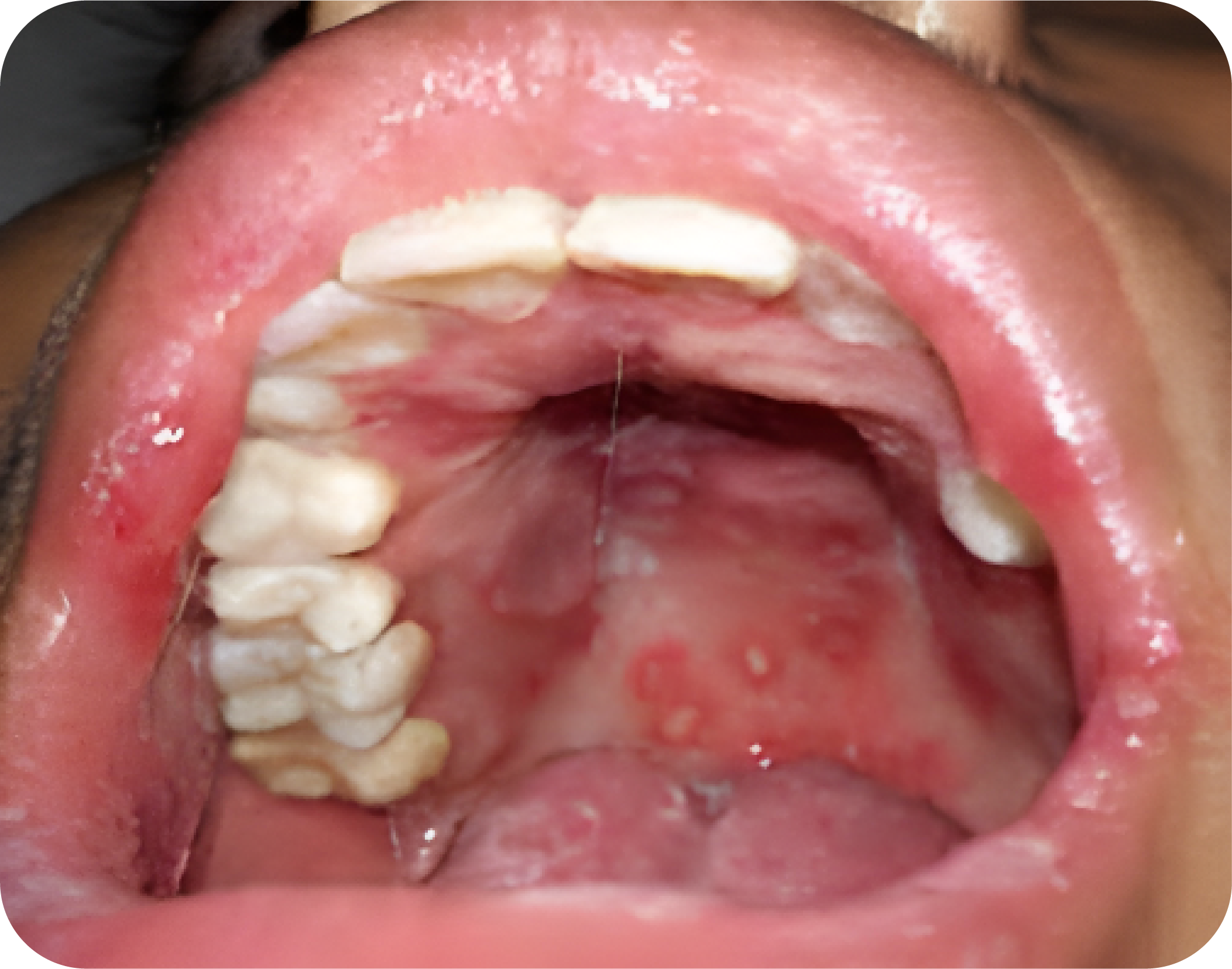
- Tatalaksana
Diagnosis HSV-1 biasanya dibuat secara klinis. Infeksi primer dapat diobati dengan kumur asiklovir, sementara kekambuhan diobati dengan krim n-docosanol 10% topikal yang dijual bebas atau asiklovir sistemik, valasiklovir, atau famciclovir
Infeksi primer virus varicella-zoster (VZV)
- Etiologi
Virus varicella zoster
- Gejala klinis
- Vesikel kecil yang pecah dengan cepat sehingga membentuk ulserasi dangkal.
- Lesi paling sering ditemukan di bibir, mukosa bukal, dan langit-langit.
- Zoster terjadi pada pasien yang lebih tua atau imunosupresi.
- Tahap nyeri prodromal biasanya mendahului lesi yang terlihat pada fase akut dalam beberapa hari.
- Manifestasi oral dari fase akut dimulai sebagai vesikel di atasnya makula eritematosa yang mengalami ulserasi dan krusta selama periode 10 hari. Lesi ini berdistribusi unilateral dan mempengaruhi mukosa berkeratin dan non-keratin. Neuralgia postherpetic dapat mengikuti menyebabkan rasa sakit yang luar biasa yang dapat berlangsung satu tahun atau lebih.
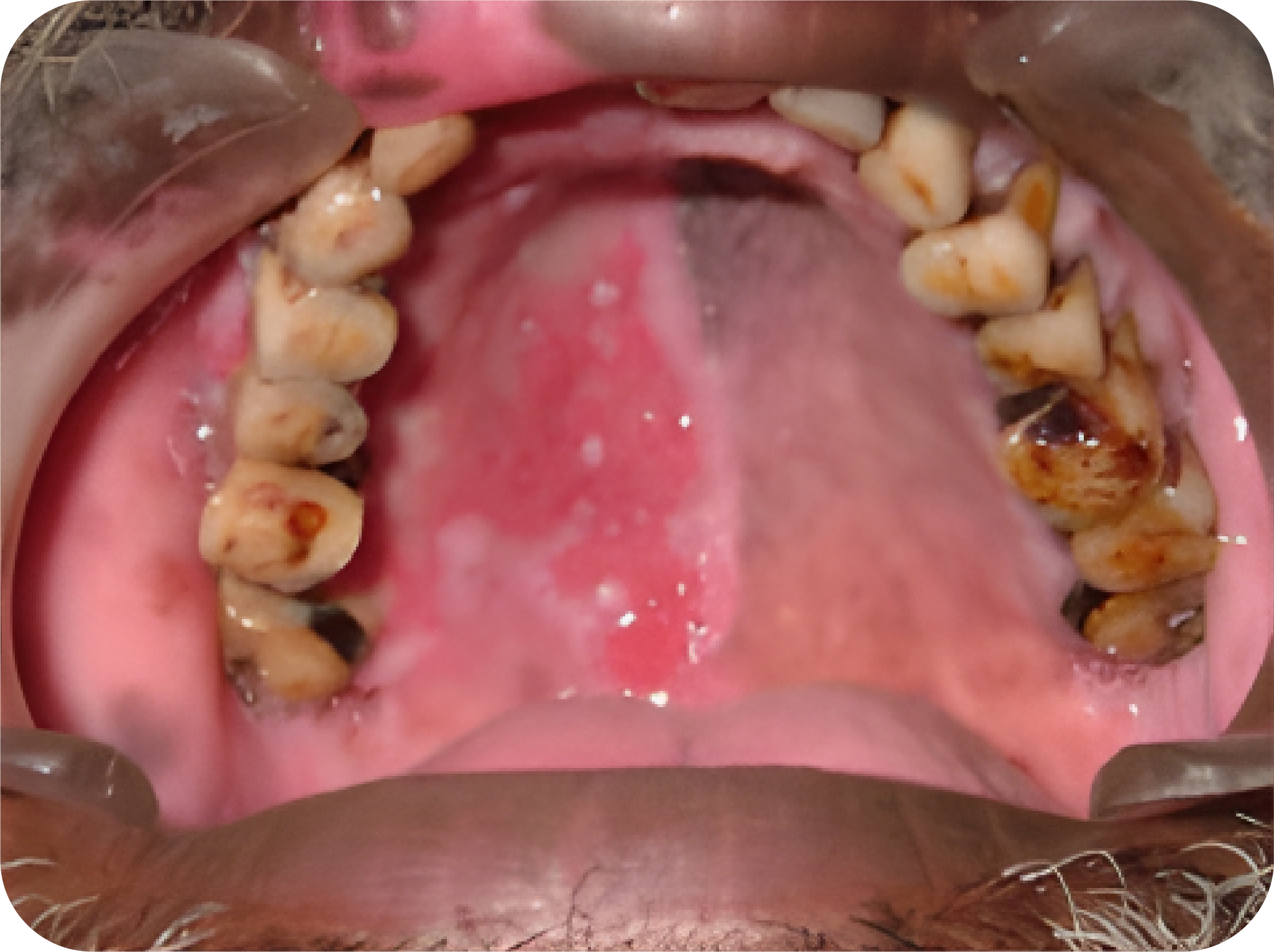
- Tatalaksana
Diagnosis VZV biasanya dibuat secara klinis. Perawatan paliatif sesuai untuk varicella, sedangkan terapi antivirus sistemik jika diberikan dalam waktu 48 jam bermanfaat pada pasien dengan zoster
Herpangina
- Etiologi
Herpangina adalah infeksi virus yang bersifat akut dan self-limiting yang disebabkan oleh kelompok virus coxsackie tipe A1-6, A8, A10 dan A22. Virus menular melalui saliva atau feces yang terkontaminasi - Gejala Klinis
- Penyakit ini timbul dengan cepat, bersifat endemik, disertai demam, nyeri tenggorok, sakit kepala, malaise setelah masa inkubasi, diikuti munculnya warna kemerahan yang difus disertai sejumlah vesikel.
- Vesikel tersebut kecil dan banyak, cepat pecah, meninggalkan ulserasi dan sembuh dalam 7 – 10 hari.
- Lesinya mempunyai tempat predileksi di palatum molle dan uvula, pilar tonsil, dinding posterior faring. Insidens penyakit: sering terjadi saat pergantian musim, lebih banyak menyerang penderita muda dan anak-anak. Di dalam mulut timbul sekelompok vesikel di palatum molle, pilar tonsil dan tonsil
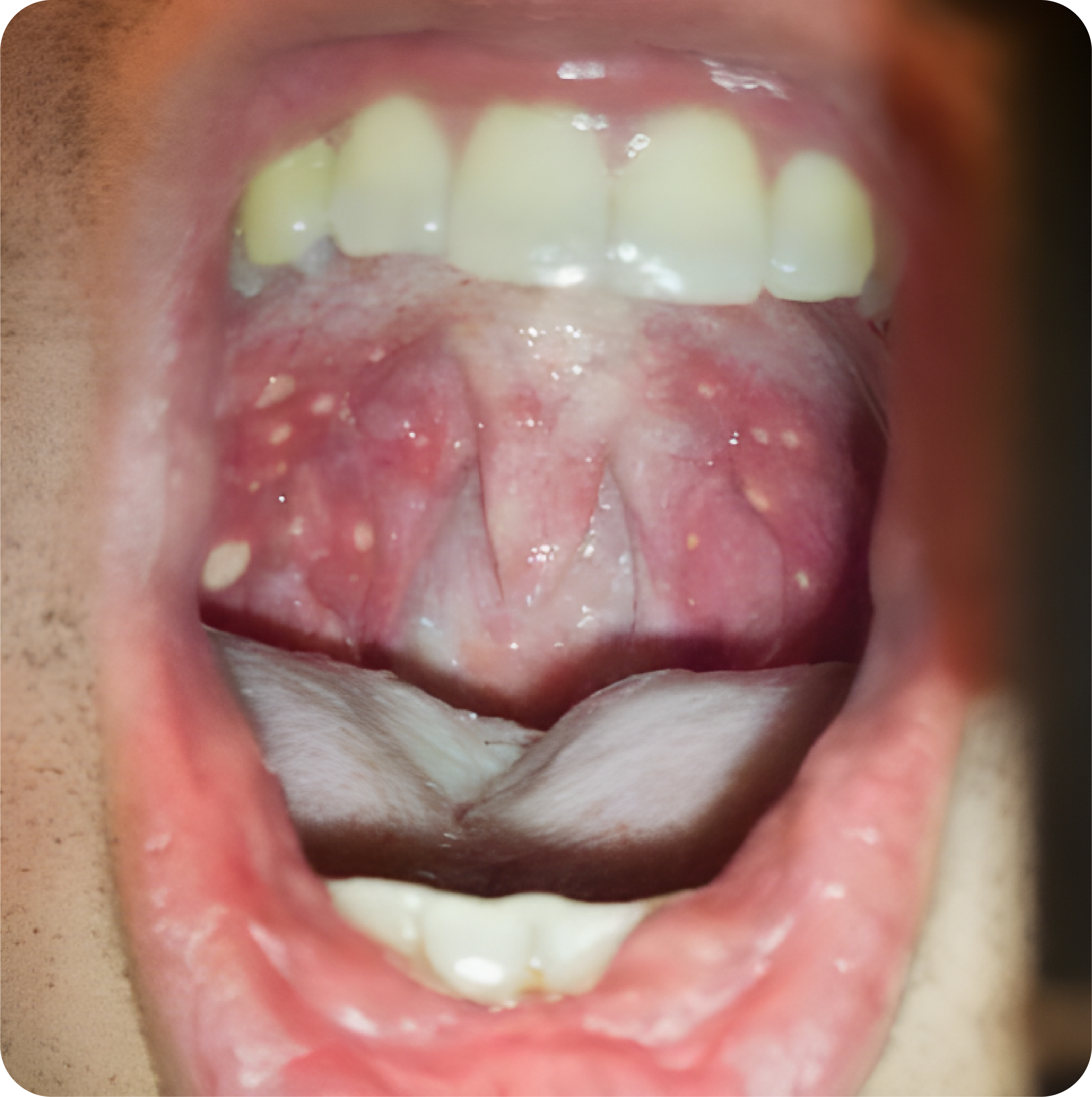
- Tatalaksana
Dilakukan secara suportif dan simptomatik: antipiretik (ibuprofen, acetaminophen) dan anestetikum topikal. Penyakit terjadi terutama pada anak-anak, bersifat self-limiting dan menimbulkan imunitas seumur hidup terhadap infeksi virus yang sama.
Hand Foot and Mouth Disease
- Etiologi
Hand-foot-and-mouth disease merupakan penyakit yang bersifat akut, self-limiting, menular, disebabkan oleh virus coxsackie A16 - Gejala Klinis
- Hand-foot-and-mouth disease menimbulkan epidemic yang melibatkan anak-anak dan dewasa muda.
- Masa inkubasi virus pendek, reda dalam 1 – 2 minggu.
- Gejalanya ringan sampai sedang, meliputi demam ringan, malaise, limfadenopati, rasa nyeri dalam mulut. Lesi di kulit tidak selalu ditemukan, timbul vesikel dikelilingi daerah kemerahan di bagian dorsal jari tangan dan jari kaki.
- Lesi makulopapular ini bertahan hingga 5 – 8 hari, ditemukan di kaki, jari kaki, tangan, jari tangan dan rongga mulut, yang muncul secara bersamaan. Manifestasi intra oralnya hampir selalu ada, berupa vesikel kecil (5 – 30 vesikel), lesi mudah pecah, meninggalkan ulserasi dangkal berdiameter 2 – 6 mm, dikelilingi daerah kemerahan.
- Tempat predileksinya di mukosa pipi, mukosa bibir, lidah, palatum
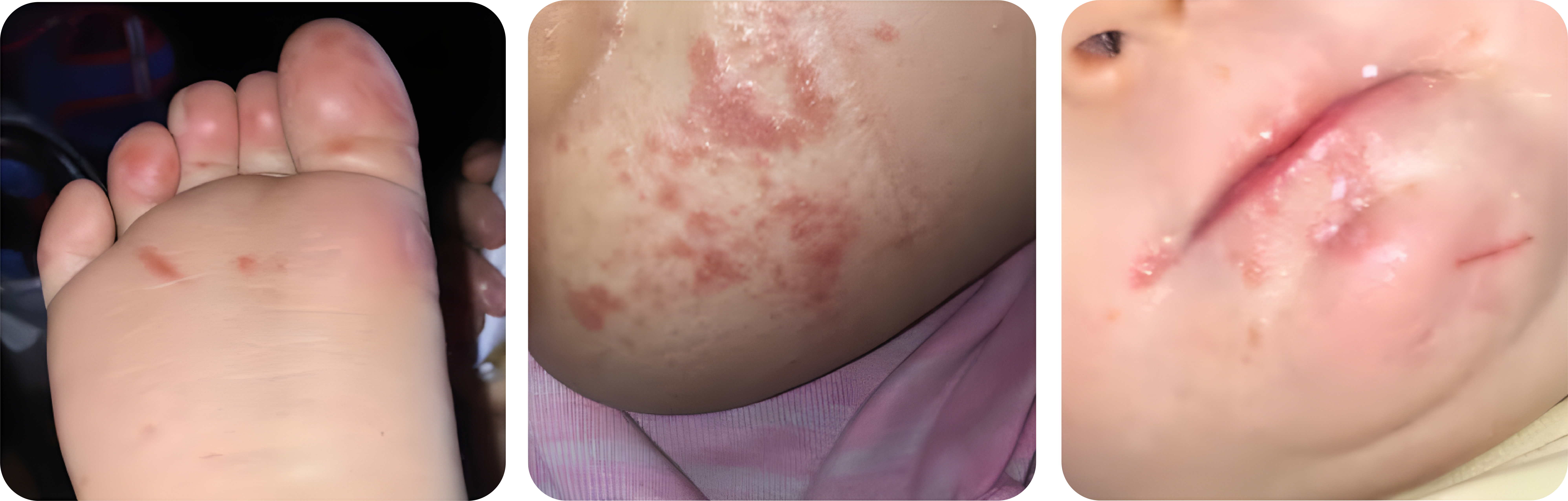
- Tatalaksana
Terapi dilakukan secara simptomatik kafrena durasinya yang pendek, sifatnya self-limiting, jadi tidak ada terapi khusus untuk virus. Rasa nyeri yang terjadki membuat pasien mengalami kesulitan untuk makan, sehingga mengalami dehidrasi dan harus dirawat di rumah sakit. Untuk mengurangi gangguan dalam mulutnya dapat diberikan obat kumur sodium bikarbonat dalam air hangat
Mucous Membrane Phempigoid
- Etiologi
Mucous membrane pemphigoid merupakan penyakit kronis berupa bula yang terbentuk di permukaan mukosa dan setelah pecah meninggalkan erosi/ulserasi yang sakit. Etiologi mucous membrane pemphigoid tidak diketahui dengan pasti, tetapi ada kaitannya dengan faktor imunologi. Pada bentuk pemphigoid ini, antigen yang berperan adalah antigen 180, laminin 5, integrin B4 dan kolagen tipe VII - Gejala Klinis
Bentuk lesi adalah bula yang bersifat rekuren, mudah pecah sehingga terbentuk erosi/ulserasi yang sangat sakit. Sifat lesi yang rekuren menyebabkan terjadinya atrofi dan terbentuknya cicatrix, lesi yang terjadi disebut cicatricial pemphigoid. Lesi ditemukan di regio tertentu, jarang menyebar. Di gingiva ditemukan pengelupasan pada gingiva, sehingga gingiva terlihat berwarna merah, erosif dan sakit. Di mata ditemukan konjungtivitis disertai penyatuan antara kelopak mata dan bola mata, lesinya disebut symblepharon. Kelainan ini membuat mata bertambah kering dan lama-kelamaan menimbulkan kebutaan pada penderitanya.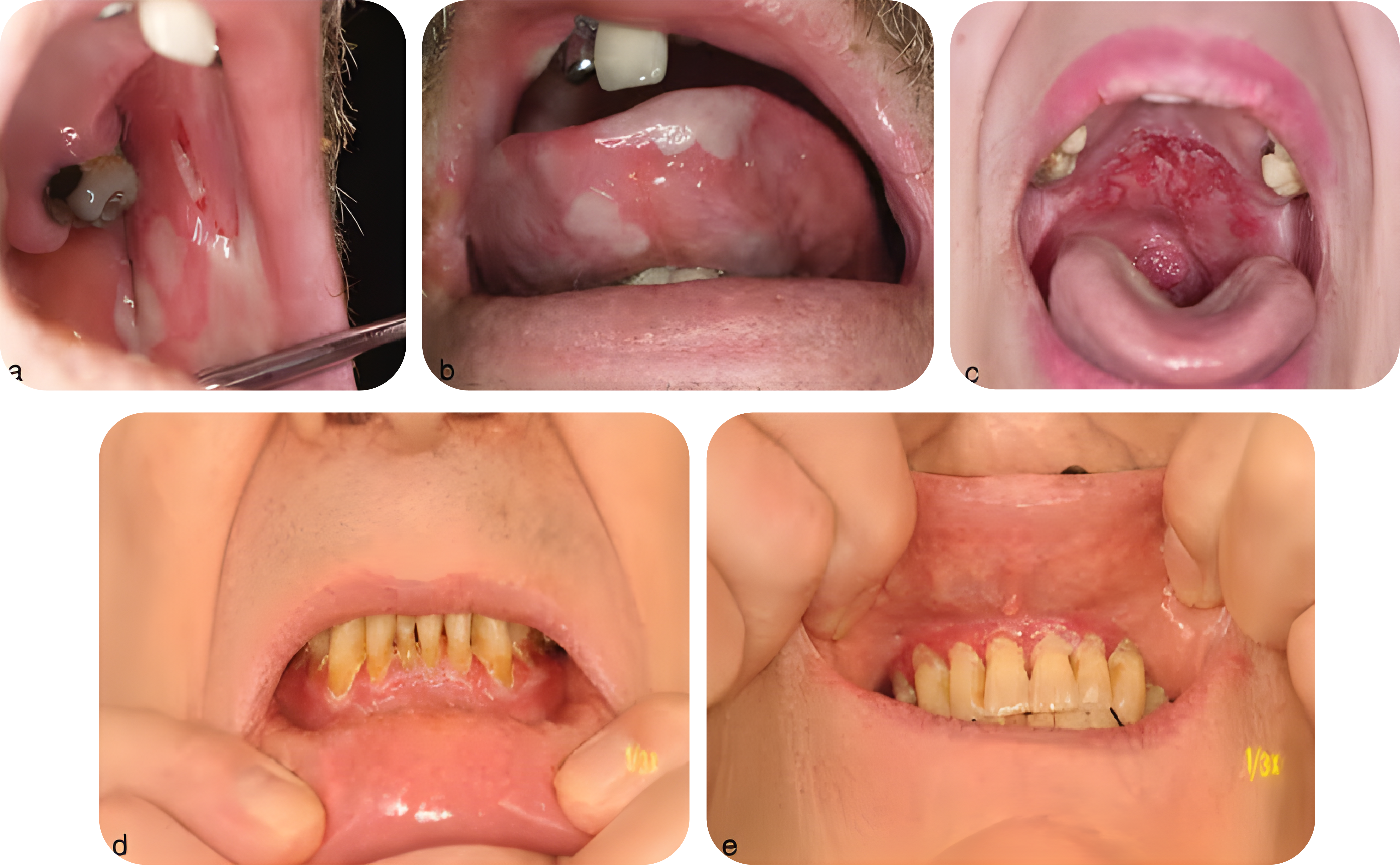
- Tatalaksana
Pengobatannya dengan pemberian kortikosteroid sistemik atau obat imunosupresan lainnya.
Pemfigus Vulgaris
- Etiologi
Etiologi pemfigus vulgaris tidak diketahui, namun diperkirakan ada kaitannya dengan kondisi autoimun berupa terbentuknya bula di kulit dan mukosa. Target antigen yang utama adalah desmoglein 1 dan 3. Biasanya penyakit ini bersifat fatal bila tidak dirawat. Lesi lebih banyak ditemukan pada laki-laki berusia 40 – 60 tahun. - Gejala Klinis
- Lesi yang ditemukan di kulit berupa bula yang mudah pecah dan membentuk erosi yang bersifat persisten. Lesi muncul pertama kali di kulit. Lebih dari 70% kasus pemfigus vulgaris melibatkan mukosa mulut. Bula yang terbentuk sangat rapuh dan mudah pecah, menyebabkan terjadinya erosi luas, ada kecenderungan bertambah luas di perifer.
- Tempat predileksinya adalah mukosa pipi, mukosa bibir, palatum, lidah, dasar mulut dan gingiva. Bila pada permukaan epitel yang terlibat dilakukan pengerokan dengan spatel lidah yang lembab, maka akan terbentuk bula baru di bekas daerah yang dikerok tersebut. Fenomena ini disebut sebagai tes Nikolsky positif, yang menunjukkan memang ada kelainan pada epitel yang mengakibatkan terbentuknya bula.
- Lesi yang sama juga dapat ditemukan di mukosa konjungtiva, hidung, laring, faring, genital, anus.
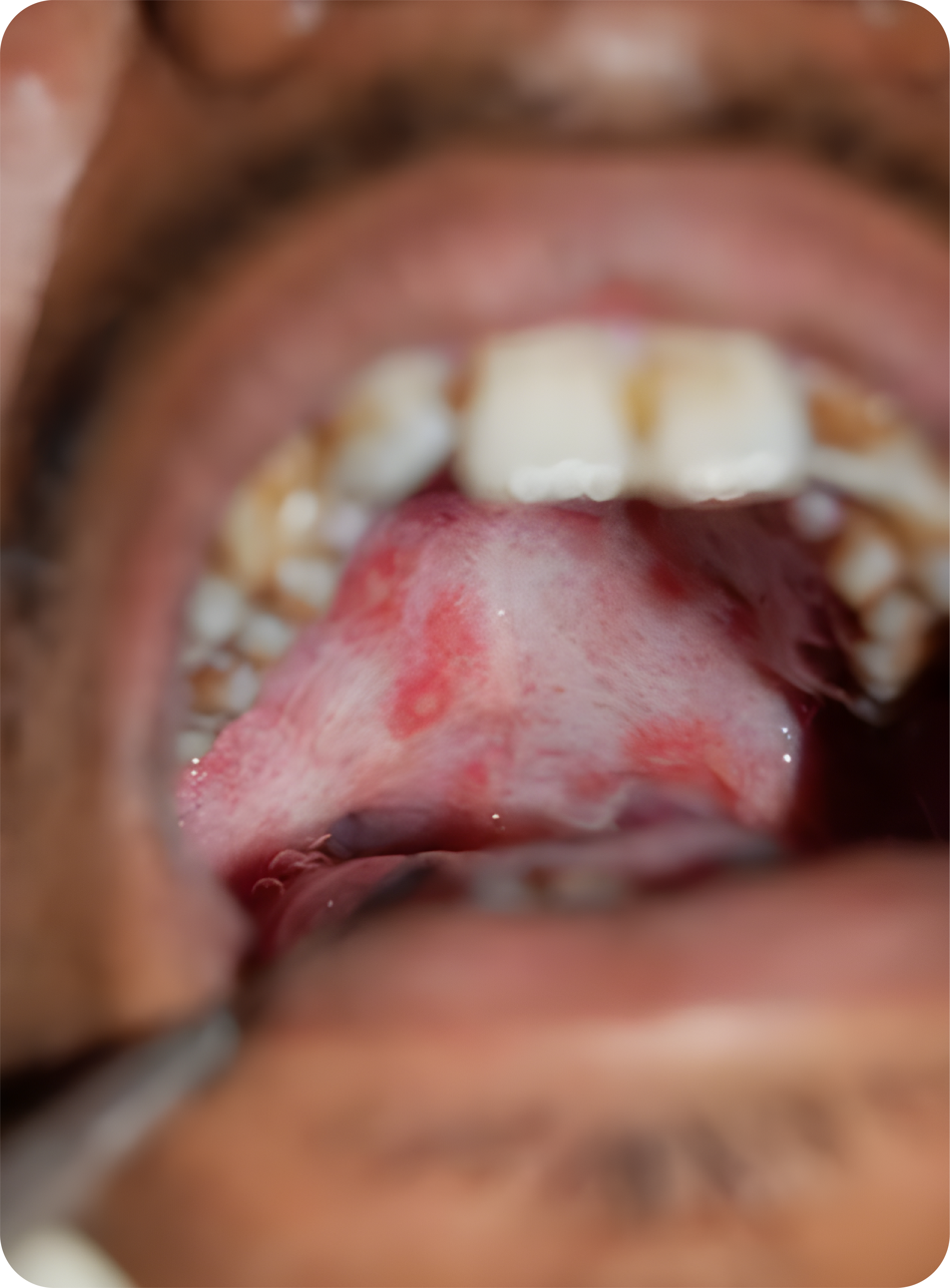
- Tatalaksana
Pengobatannya adalah dengan pemberian kortikosteroid sistemik (kombinasi cyclosporine, azathioprine). Dalam dua dekade terakhir ini, prognosisnya membaik.
Lesi Vesikobulosa Etiologi: Non-Infeksi
Stomatitis Medikamentosa
- Etiologi
Mukosa oral dapat menjadi target dari adverse drug reaction. Beberapa pasien memiliki kecenderungan untuk mengalami adverse drug reaction yang lebih besar dibandingkan yang lainnya. - Gambaran Klinis
- Manifestasi pada kulit dari drug reactions bervariasi dimana reaksi obat terjadi secara cepat (misalnya pada reaksi anafilaksis, angioedema, dan urtikaria) atau timbul beberapa waktu setelah penggunaan obat.
- Manifestasi drug reactions ini termasuk urtikaria, maculopapular rash, eritema, vesikel, ulser, dan target lesions.
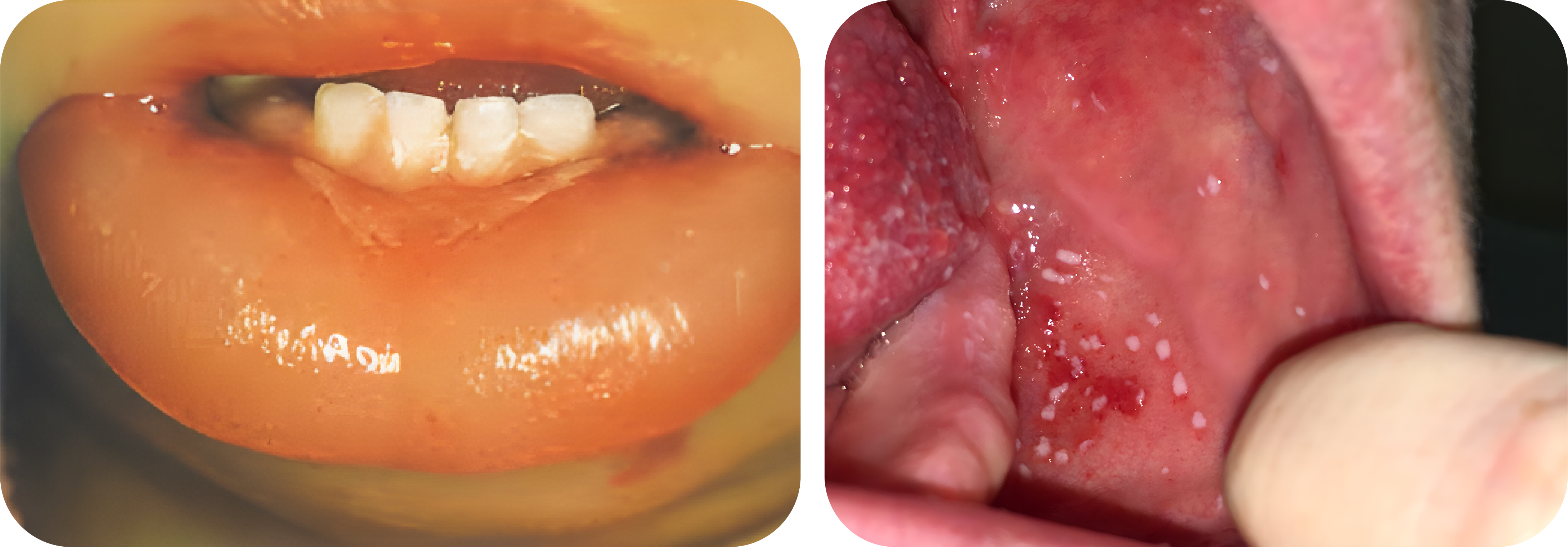
- Tatalaksana
Penanganan paling utama adalah identifikasi dan penghentian agen penyebab drug reactions. Jika penghentian ini dirasa tidak mungkin dilakukan karena satu dan lain hal, substitusi obat adalah alternatif perawatan yang dapat dilakukan. Pemberian antihistamin atau kortikosteroid dapat berguna dalam penanganan erupsi obat pada kulit dan mukosa oral.
Stomatitis Venenata
- Etiologi
Reaksi alergi kontak dapat diakibatkan oleh stimulasi antigenik oleh zat-zat asing, antara lain- Obat-obatan, terutama antibiotik, antiseptik, barbiturat, phenacetin, tetrasiklin, dan sulfonamid
- Makanan, terutama kayu manis (cinnamon)
- Zat pengawet
- Produk perawatan mulut, seperti pasta gigi, obat kumur, antimikroba topikal, steroid topikal, golongan iodide, essential oils, anestesi topikal
- Bahan kedokteran gigi, seperti akrilik basis gigi tiruan, bahan gloves, dan rubber dam.
- Gambaran Klinis
Pada tahap akut dari stomatitis kontak, gejala umumnya berupa sensasi terbakar. Manifestasi klinis pada mukosa oral bervariasi dari mukosa merah ringan hingga lesi eritematosa dengan/tanpa edema. Selain itu, lesi jarang terlihat dengan vesikel (Vesikel cepat ruptur dan membentuk erosi). Ulserasi superfisial mirip apthosa terkadang meningkat disertai rasa gatal, menyengat serta adanya edema.
Sedangkan tahap kronis dari stomatitis kontak terlihat berupa mukosa eritematosa atau putih dan hiperkeratosis. Timbul erosi pada area alergi dapat terjadi secara periodis. Beberapa agen alergen, terutama pasta gigi dapat menyebabkan eritema meluas dengan deskuamasi lapisan epitel superfisial.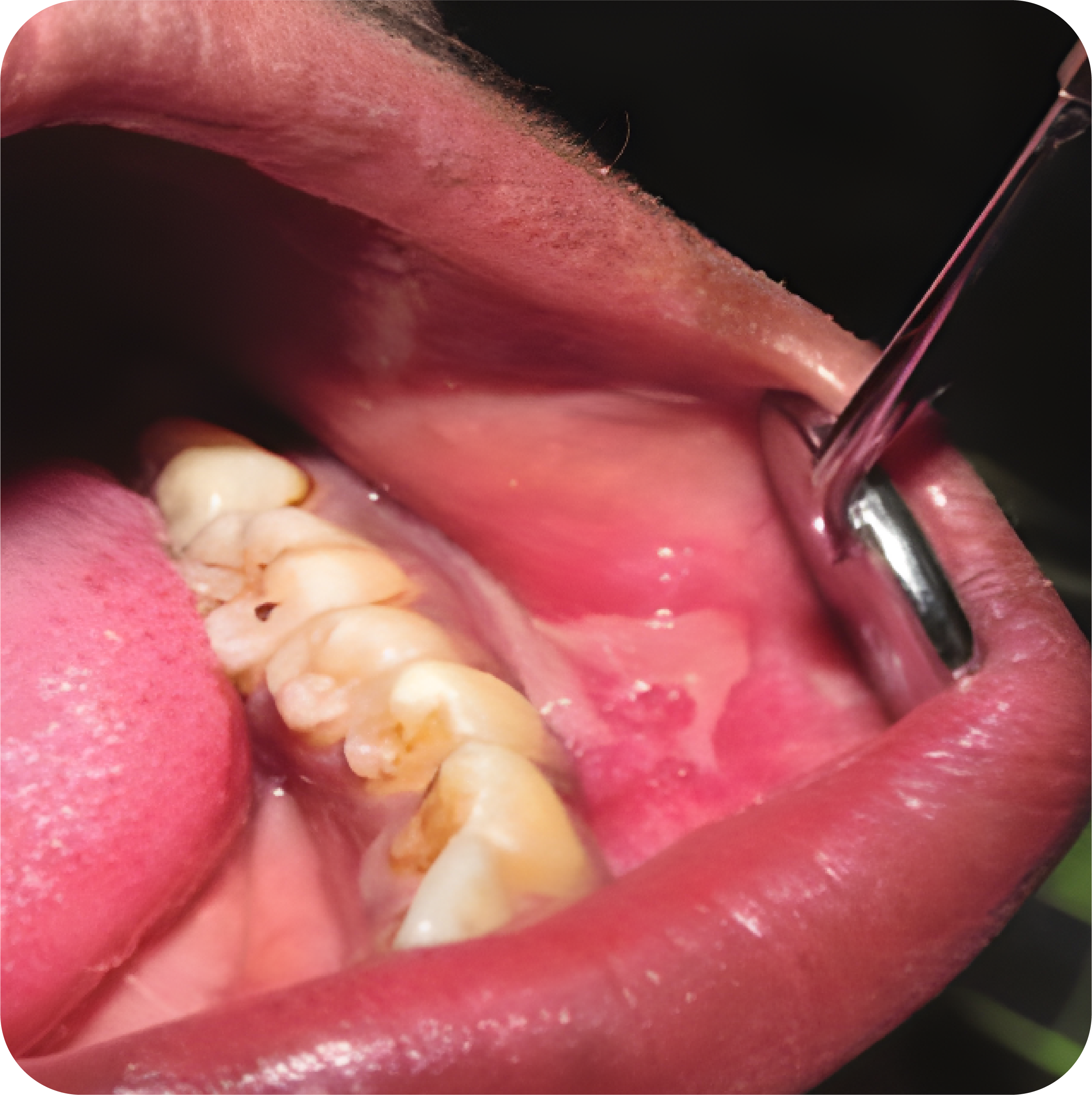
- Tatalaksana
- Tatalaksana pada tahapan akut dari stomatitis kontak berupa eliminasi faktor predisposisi alergen.
- Sedangkan pada kasus yang lebih berat, dilakukan terapi antihistamin dengan kombinasi topikal anestesi (Diklonik HCl). Pada tahapan kronis dari stomatitis kontak dapat dilakukan perawatan berupa eliminasi alergen dan aplikasi topikal kortikosteroid (0.05% gel flukosinosid-Lidex® atau elixir dexametason).
- Lama waktu penyembuhan stomatitis kontak umumnya 1-2 minggu. Apabila alergen masih belum diketahui secara jelas, lakukan cutaneous patch test.
Erythema Multiforme
- Etiologi
Etiologi dasar erythema multiforme masih belum diketahui, namun erythema multiforme merupakan reaksi hipersensitivitas dimana mekanisme penyakit erythema multiforme berhubungan dengan kompleks antigen-antibodi yang bertarget pada pembuluh darah kecil pada kulit atau mukosa. Faktor pemicu erythema multiforme dapat terbagi menjadi dua kategori yaitu:- Infeksi: HSV (tipe 1 dan 2), TB, histoplasmosis. Tetapi HSV tidak berkultur pada lesi karena EM merupakan reaksi hipersensitivitas.
- Reaksi obat: NSAID, barbiturat, sulfonamid, serta obat antikonvulsan (eg. carbamazepine dan phenytoin).
- Faktor-faktor lain: rangsangan fisik (mis/ sinar matahari dan hawa dingin) malignansi, vaksinasi, penyakit autoimun, serta radioterapi.
- Gambaran Klinis
Lesi mula-mula berupa makula, papul, dan urtika yang kemudian timbul lesi vesikobulosa di tengahnya. Bentuk ini dapat juga mengenai selaput lendir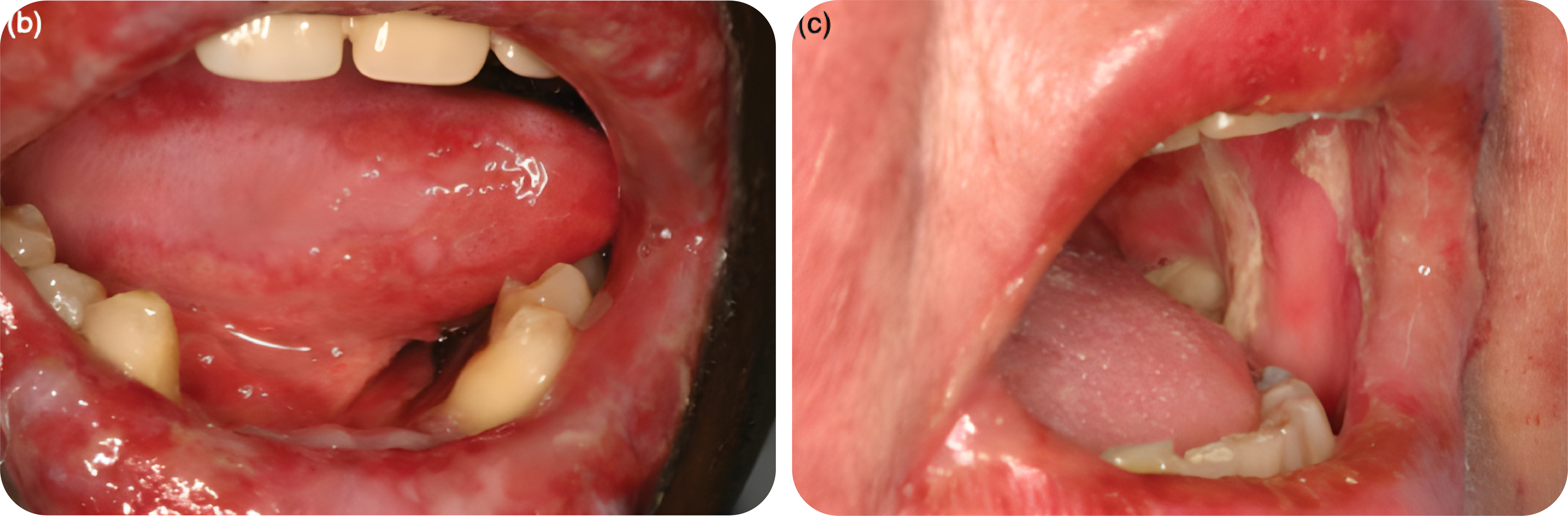
- Tatalaksana
- Pada kasus ringan, tindakan yang diberikan adalah pengobatan simptomatik serta perawatan suportif (mis. Obat kumur). Pada kondisi seperti ini biasanya diberikan pengobatan kortikosteroid per oral, contohnya prednison 3 x 10 mg sehari.
- Pada kondisi yang lebih parah, dapat diobati dengan kortikosteroid sistemik maupun steroid topikal dengan antifungal.
- Pada kasus dengan infeksi virus herpes simpleks harus diobati dengan medikasi antiviral yaitu acyclovir 400 mg 2 kali sehari atau valacyclovir 500 mg dua kali sehari. Apabila tidak ada keterlibatan infeksi virus herpes simpleks, rencana perawatan berupa azathioprine 100-150 mg/dL. Pemberian antibiotik tetrasiklin dapat diberikan pada pasien EM terkait mycoplasma pneumonia.
- Terapi suportif sebaiknya diberikan untuk keseluruhan pasien EM berupa irigasi mulut, kontrol intake cairan, dan antipiretik
Sindrom Stevens-Johnson dan Toxic Epidermal Necrolysis
- Etiologi
Etiologi sulit ditentukan dengan pasti karena penyebabnya meliputi berbagai faktor, walaupun pada umumnya sering berkaitan dengan respon imun terhadap obat. Beberapa faktor penyebab timbulnya SJS diantaranya: infeksi (virus, jamur, bakteri, parasit), obat (salisilat, sulfa, penisilin, etambutol, tegretol, tetrasiklin, digitalis, kontraseptif), makanan (coklat), fisik (udara dingin, sinar matahari, sinar X), Graft Versus Host Disease, dan radioterapi - Gambaran Klinis
Awalnya berupa kemerahan yang diikuti dengan erosi nyeri pada mukosa bukal, mata, dan genital. Rongga mulut dan tepi vermillion bibir sering terkena, tampak berupa erosi hemorraghic yang nyeri yang dilapisi pseudomembran putih keabuan dan krusta pada bibir.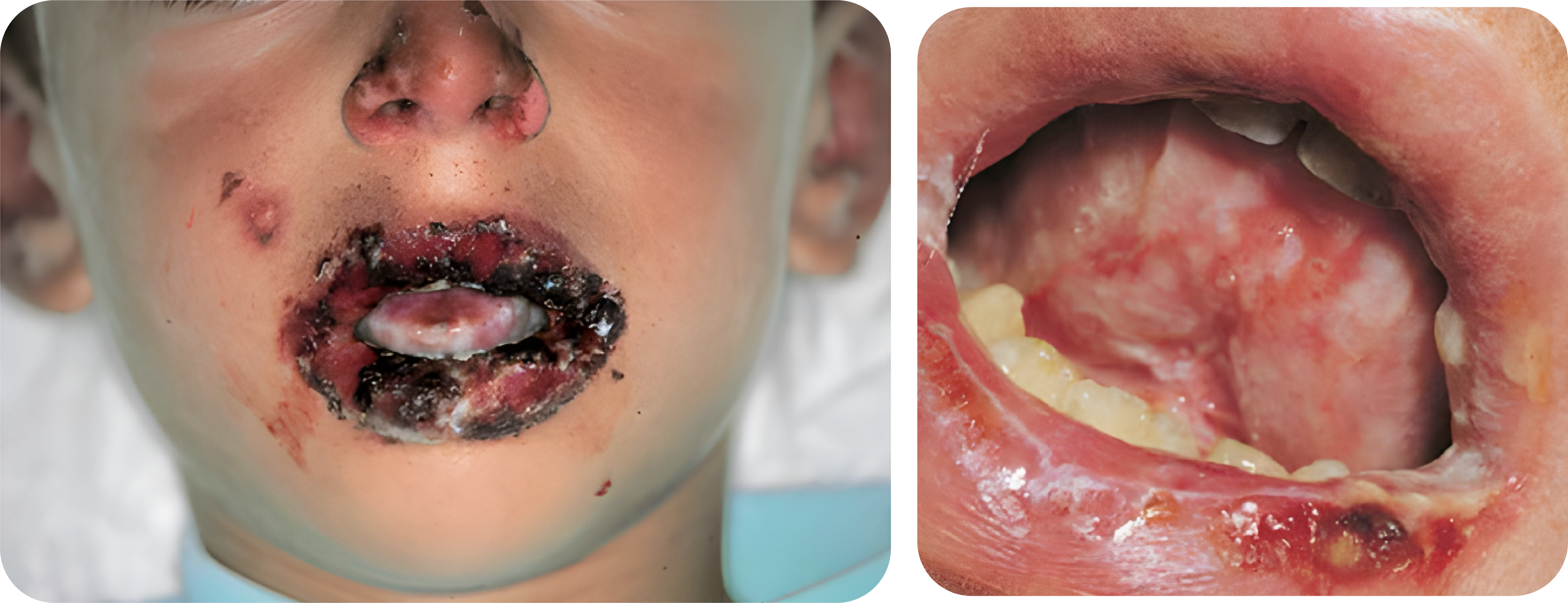
- Tatalaksana
- Terapi suportif dilakukan dengan menjaga keseimbangan hemodynamic dan mencegah komplikasi yang mengancam jiwa.
- Pasien EN biasanya mengalami fluid loss yang signifikan akibat erosi, menyebabkan hipovolemia dan tidak seimbangnya elektrolit. Cairan harus segera ditambah dengan memberikan infus.
- Pemberian nutrisi yang adekuat melalui nasogastric tube untuk membantu penyembuhan dan mengurangi risiko translokasi bakteri dari saluran cerna.
- Pemberian antibiotik profilaksis tidak diindikasikan. Pasien diberikan antibiotic apabila terdapat tanda klinis adanya infeksi dengan jelas.
- Extensive debridement jaringan epidermis yang nekrosis tidak disarankan, karena nekrosis superfisial tidak mengambat re-epitelisasi, melainkan dapat mempercepat proliferasi stem cells karena adanya inflamasi sitokin.
- Mata pasien diperiksa setiap harinya oleh ophthalmologist. Pada fase akut, berikan artificial tears, obat tetes mata berupa antibiotikatau antiseptic, dan vitamin A setiap 2 jam. Apabila terjadi synechiae, segera atasi secara mekanis.
- Rongga mulut sebaiknya diberikan obat kumur antiseptic atau antifungal setiap harinya.
Perawatan Spesifik
Terapi imunosupresan dan/atau antiinflamatori diberikan untuk mengehentikan berlanjutnya penyakit. Berikut adalah beberapa obat yang dapat diberikan.
- Kortikosteroid sistemik
- Intravenous immunoglobulin
- Siklosporin A
- Anti-tumor necrosis factor agents
Concept Pages
Berlangganan untuk Melanjutkan Membaca
Berlangganan premium umeds untuk akses penuh concept pages, video belajar, dan quiz untuk pendidikan kedokteran anda.
Belum punya akun? Daftar Gratis
Daftar Isi

Belajar Jadi Dokter Hebat Cukup dalam Genggaman
Akses materi pembelajaran, video kuliah, dan latihan soal kapan saja di satu aplikasi
4.8
Rating
15K+
Downloads
500+
Doctors

